【はじめに】
ガイドラインは公益財団法人日本医療機能評価機構が作成した「Minds診療ガイドライン作成マニュアル2017」に準じてエビデンス総体と推奨グレードを設定しています。ちなみにMindsとはmedical information network distribution serviceの略です。
それによるとガイドラインとは「診療上の重要度の高い医療行為について,エビデンスの SR(Systematic Review)とその総体評価,益と害のバランスなどを考量して,患者と医療者の意思決定を支援するために最適と考えられる推奨を提示する文書」となっています。
下記のCQとはClinical questionのことです。
ガイドラインのCQの外来診療に役立つ部分をまとめました。
【CQ1-1】有熱時発作を認め救急受診した場合に髄液検査は必要か?
-
要約:
- 髄液検査をルーチンに行う必要はない
- 遷延性の有熱時発作、髄膜刺激症状、30分以上の意識障害、大泉門膨隆など細菌性髄膜炎をはじめとした中枢神経感染症を疑う所見を認める例では髄液検査を積極的に行う
解説: アメリカ小児科学会(AAP)では
- 髄液刺激症状や細菌性髄膜炎を疑う症状経過がある症例に対しては髄液検査を思考すべきである
- 熱性痙攣発症前に抗菌薬が投与されている症例では、細菌性髄膜炎の症状がマスクされる可能性があるので、髄液検査をオプションとして検討する
- Hibワクチンや肺炎球菌ワクチンを接種されていない6〜12ヶ月の症例では、髄液検査をオプションとして検討する
と推奨している。
【CQ1-2】有熱時発作を認めた救急受診した場合に血液検査は必要か?
-
要約:
- 血液検査をルーチンに行う必要はない
- 全身状態不良などにより重症感染症を疑う場合、発作後の意識障害が持続する場合、脱水を疑う所見がある場合などに血清電解質、血糖値、白血球数、血液培養を考慮する
- 遷延性の有熱時発作、発作後の意識障害の持続があり、急性脳症との鑑別を必要とする際は、血清AST、ALTなどの生化学検査および血糖値などを考慮する
解説: アメリカ小児科学会では単純型熱性痙攣に対して、一貫して、血清電解質、カルシウム、リン、マグネシウム、全血算、血糖値をルーチンに測定しないように推奨している。
熱性けいれん症例は血清ナトリウム値が低い傾向にあることが知られている。比較的高頻度に経験する血清ナトリウム値の異常に関しても、その臨床的意義に関しては議論が分かれており、救急外来でルーチンに測定する有用性は根拠が見つからない。
【CQ1-3】有熱時発作を認め救急受診した場合に頭部画像検査は必要か?
-
要約:
- ルーチンに頭部CT/MRI検査を行う必要はない
- 発症前から発達の遅れを認める場合、発作後麻痺を認める場合、焦点発作(部分発作)や遷延性発作の場合などは、頭部CT/MRI検査を考慮する
解説: アメリカ小児科学会では熱性けいれんは複雑型であっても、発作以外の神経学的所見を欠く場合は、頭部CT/MRI 検査で診断されるべき所見を有することは極めてまれであると結論づけている。
【CQ1-4】有熱時発作を起こした小児において入院(入院可能が病院への搬送)を考慮する目安は何か?
要約: 有熱時発作を起こして受診した患者に おける入院の基準は施設や地域によって異なるが、以下の項目が入院を考慮する目安となる。
- 発作が5分以上続いて抗てんかん薬の静注を必要とする場合
- 髄膜刺激症状、発作後30分以上の意識障害、大泉門膨隆が見られたり、中枢神経感染症が疑われる場合
- 全身状態が不良、または脱水所見が見られる場合
- 発作が同一発熱機会に繰り返し見られる場合
- 上記以外でも診療した医師が入院が必要と考える場合
解説: 上記の通りだが、入院適応がは医学的理由以外に社会的側面も考慮される。
【CQ1-5】来院時に熱性けいれんが止まっている場合に外来でジアゼパムザ役を使用した方がよいか?
要約: 来院時に熱性けいれんが止まっている場合、外来でルーチンにジアゼパム座薬を入れる必要はない。
解説: 本ガイドラインで示した要約および解説文は、外来でのジアゼパム座薬の使用を否定するものではなく、適応は各医療機関の体制や自宅と医療機関の距離などの地域性、家族の心配などを考慮して決めることが良いと考えられる。外来でのジアゼパム座薬が意識レベルの低下や神経学的異常所見をマスクしてしまう可能性も考慮し、髄膜刺激症状、大泉門膨隆や神経学的異常所見(四肢の麻痺や眼球偏移など)などの中枢神経感染症を疑う所見がないかに留意した上で使用することが望ましい。
【CQ2-1】熱性けいれん重積状態の初期治療は何か?
-
要約:
- 発作が5分以上持続している場合、ジアゼパム、ミダゾラム、ロラゼパムのいずれかを静注、または、ミダゾラムの口腔投与を行うか、静注が可能な施設に搬送する
- いずれも呼吸抑制に注意する
解説: 外来では行えないので省略
【CQ2-2】遷延性の有熱時発作を起こした小児において有用な検査は何か?
-
要約:
- 遷延性の有熱時発作を起こした小児において、意識障害が持続する場合や発作の再発が見られる場合は、発作時の頭部MRIが正常でも急性脳症の鑑別のため、頭部MRIの再検査や脳は検査が有用である
- 遷延性の有熱時発作を起こした小児においては、細菌性髄膜炎などの中枢神経感染症の鑑別のために髄液検査を考慮する
- 熱性けいれん重積状態では発作後数日以内の頭部MRI(T2強調像、拡散強調像)で海馬の高信号がみられることがあるが、これが将来の側頭葉てんかんの予測に役立つかはまだわかっていない
解説: 上記の通り
【CQ3-1】熱性けいれんの既往がある種ににおいて脳波検査はてんかん発症や熱性けいれん再発の予測に有用か?
-
要約:
- 脳波検査はてんかん発症、熱性けいれん再発の予測に有用であるという報告はあるが、脳波異常に対して治療を開始することのてんかん発症、熱性けいれん再発の予防における臨床的意義は確立していない
- 熱性けいれんを起こした小児に対して脳波検査をルーチンに行う必要はない
解説: 熱性けいれん患児においててんかん放電が見られた場合でも、のちにてんかんと診断される割合はおおむね数%から30%程度であり、てんかん放電が見られてもてんかんを発症しない例が多く見られると想定される。
欧米でも単純性熱性けいれんに対しての脳波検査は推奨されておらず、米国小児科学会は2011年のガイドラインの改定においても「神経学的に正常な単純性熱性けいれんの児童には脳波検査はすべきでない」と明言している。脳波検査を行うことで異常が出た場合、保護者に余計な心配をかけるだけであり、なんと説明するのかと安易に脳波を取ることが批判されている。
【CQ3-2】熱性けいれんを起こした小児における脳波異常にはどのようなものがあるか?
-
要約:
- 熱性けいれんを起こした小児のうち、13〜45%に脳波異常がみられる
- 熱性けいれんに特異的な脳波異常はない
解説: 上記の通り
【CQ3-3】熱性けいれんを起こした小児において、脳波異常が見られやすい臨床的特徴はあるか?
-
推奨:
- 複雑型熱性けいれんではてんかん放電がみられやすい
- 将来のてんかん発症予測を目的とする場合、脳波検査は発作後7日以降にとると特異性が上がる
解説: 7日以内の脳波には予後予測能力はなく、脳波は7日以降、さらには将来のてんかん発症予測を目的地する場合には10日以降にとるべきであり、てんかん放電の検出を目的とした脳波検査は、発症後7日以上経ってから行うべきとしている。
【CQ4-1】熱性けいれんの既往がある小児において発熱時のジアゼパム投与は必要か。適応基準は何か?
-
要約:
- 熱性けいれんの再発予防の有効性は高い。しかし、熱性痙攣の良性疾患という観点と高い有害事象の出現から、ルーチンに使用する必要はない
- 下の適応基準1)または2)を満たす場合に使用する
<適応基準>
1)遷延性発作(持続時間15分以上)
または
2)次のi〜viのうち2つ以上を満たした熱性けいれんが2回以上起こった場合
i. 焦点発作(部分発作)または24時間以内に反復する発作の存在
ii. 熱性けいれん出現前より存在する神経学的異常、発達遅滞
iii. 熱性けいれんまたはてんかんの家族歴
iv. 初回発作が生後12ヶ月未満
v. 発熱後1時間未満での発作の存在
vi. 38℃未満の発熱に伴う発作の存在
解説: この適応は熱性けいれんの再発予防を目的としており、てんかんの発症予防や発達予後の改善ではない点に留意する必要がある。しかしながら、医療機関の体制は地域で異なり、また、家族の不安、心配の程度も各々異なるため、これらを鑑みた対応を考慮する必要がある。家族への対応を含めた治療という観点からは、家族の不安を和らげ、本疾患に関する正確な知識を持たせることが最も重要であると思われる。
【CQ4-2】発熱時ジアゼパムの投与量、投与方法、投与対象期間および使用上の注意事項は何か?
-
要約:
- 37.5℃を目安として、1回0.4〜0.5mg/kg(最大10mg)を挿肛し、発熱が持続していれば8時間後に同量を追加する。
- 鎮静・ふらつきなどの副反応の出現に留意し、これらの既往がある場合は少量投与にするなどの配慮を行いつつ注意深い観察が必要である。使用による鎮静のため、髄膜炎、脳炎・脳症の鑑別が困難になる場合があることにも留意する
- 最終発作から1〜2年、もしくは4〜5歳までの投与が良いと考えられるが明確なエビデンスはない
解説: 1回量0.5mg/kgのジアゼパム坐剤を投与すれば15分で治療域濃度に達して維持され、8時間後に同量を投与すると初回投与後24時間はこの濃度を維持できると報告されている。三浦らの検討では8時間後に追加投与を行えば、ジアゼパム濃度は36〜48時間治療域内に保たれることが判明しており、24時間後の追加投与は必要と認めた場合(発熱後48時間以降にけいれんを認めた既往があるなど)に使用することが推奨される。
しかし、投与量を充分量とすることで、鎮静・ふらつきなどの副反応の出現率は高まることも予想され、鎮静・ふらつきなどの副反応の出現に留意し、これらの症状がある場合は少量投与(0.3mg/kgでも可)にするなどの配慮が必要と考えられる。しかしながら、熱性けいれんは発熱後24時間以内に生じることが(発熱前も含め)78%と多いため、発熱後24時間を予防することが重要である。我が国で行われているジアゼパム坐剤0.5mg/kgを8時間ごとに2回投与するだけで薬理学的には24時間の予防効果が得られると考えられる。
【CQ5-1】熱性けいれんの既往がある小児において抗てんかん薬の継続投与内服を行うべきか?
-
要約:
- 熱性けいれんの良性疾患という観点と高い有害事象の出現から、抗てんかん薬の継続的内服は原則推奨されない
- ジアゼパム坐剤による予防を図ったにもかかわらず長時間(15分以上)の発作を認める場合やジアゼパム坐剤の予防投与を行なっても繰り返し発作がみられる場合、ジアゼパム坐剤の使用が間に合わず繰り返し発作が見られる場合は抗てんかん薬の継続的内服を考慮する
解説: フェノバルビタール、バルプロ酸、トピラマートの有効性が報告されているが、トピラマートは有害事象が高いことから、アメリカ小児科学会は「フェノバルビタールやバルプロ酸による予防内服は熱性けいれんの最初を優位に減少させる。
しかし、治療による副反応出現に比し、単純型熱性けいれんによる障害は低い。よって、長期間の治療は推奨しない」と結論づけている。
<投与量と投与期間>
フェノバルビタール:3〜5mg/kg/日分1もしくは分2
バルプロ酸:20〜30mg/kg/日分2(ただし徐放薬の場合は分1も可)
期間:1〜2年
なお、抗てんかん薬の継続的内服を行う場合は、ジアゼパム坐剤による発熱時間欠投与は原則行わず、内服によっても熱性けいれんが発現する際に両者併用を考慮する必要があるが、明確なエビデンスはない。
家族への対応も含めた治療という観点からは、家族の不安を和らげ、本疾患に関する正確な知識を持たせることが最も重要であると結論づけられている。
【CQ6-1】熱性けいれんの最初予防のために解熱剤を使用すべきか?
推奨: 発熱時の解熱剤使用が熱性けいれん再発を予防できるというエビデンスはなく再発予防のための使用は推奨されない(解熱剤使用後の熱の再上昇による熱性けいれん再発のエビデンスはない。また、発熱による患者の苦痛や不快感を軽減し、全身状態の改善を図り、家族の不安を緩和するために解熱剤を投与することは他の全身性疾患と同様に行なってよい)。
解説: 同一発熱機会における熱性けいれんの反復に関しては、熱性けいれん後の体温がコントロールされると反復率が低くなる可能性が示唆された。ただ、熱性けいれんの同一発熱機会における反復予防のために解熱剤が推奨されるというわけではない。また、解熱剤使用群に発作再発が多いとするデータはなく、解熱剤使用後の熱の再上昇による発作を憂慮する根拠は乏しい。
【CQ7-1】熱性けいれんの既往がある小児で注意すべき薬剤は何か?
1.発熱性疾患に罹患中に鎮静性抗ヒスタミン薬を使用してよいか
2.テオフィリン等のキサンチン製剤を使用してよいか
-
要約:
- 熱性けいれんの既往のある小児に対しては発熱性疾患罹患中における鎮静性抗ヒスタミン薬使用は熱性けいれんの持続時間を長くする可能性があり注意する
- 熱性けいれんの既往のある小児に対してはテオフィリン等のキサンチン製剤使用は熱性けいれんの持続時間を長くする可能性があり推奨されない。特に発作の既往を有する場合、3歳以下で推奨されない。また、鎮静性抗ヒスタミン薬との併用は状態をより悪化させる可能性があり注意を要する
解説: 抗ヒスタミン第一世代とは脂溶性が高く血液脳関門を通過しやすく、鎮静効果をもたらす薬剤で、第二世代とは1983年以降に市販されたものをいう。ケトチフェンを除くと第二世代は一般に血液脳関門通過性が第一世代よりも低い。
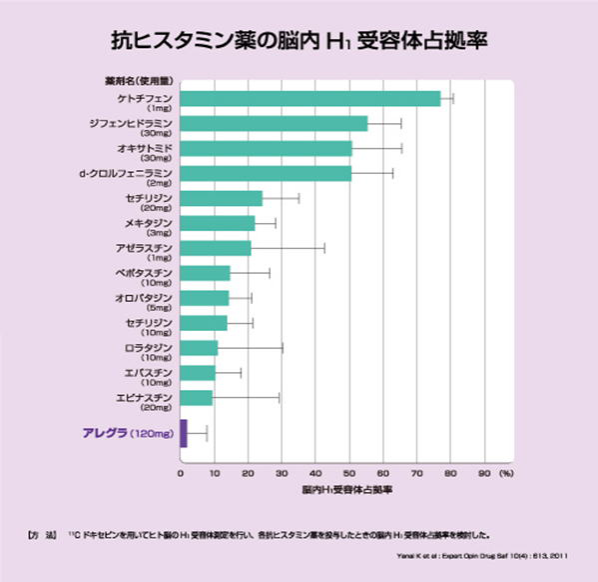
テオフィリンが中毒濃度で発作を引き起こす可能性があることは確かなことであろう。一方、テオフィリン血中濃度が治療域の場合、発作がどういう機序で起こるのかは未だ不明と言わざるを得ないが、後方視野的研究の積み重ねから注意すべき一群が存在することも確かである。
【CQ8-1】熱性けいれんの既往がある小児は予防接種を受けてもよいか?
要約: 現行の予防接種はすべて接種して良い。ただし、個別にワクチンの有効性と起こりうる副反応、および具体的な対応策を十分説明し、保護者に同意を得ておく。
解説: ワクチン接種により得られる利益よりも、副反応などによる不利益が上回るという報告は現在までにみられず、「現行の予防接種はすべて接種してよい」とした。
【CQ8-2】発熱が誘発されやすいワクチンの種別は何か。またその発熱時期はいつ頃が多いか?
-
要約:
- 麻疹ワクチンや小児肺炎球菌ワクチン接種後の発熱率が比較的高いが、他のワクチン接種後にも発熱する可能性が考慮するべきである
- 発熱時期は、麻疹(麻疹を含む混合ワクチン)など生ワクチンは接種後2週間以内(特に7〜10日)が多く、小児肺炎球菌ワクチン、Hibワクチン、DTP-IPVワクチン(DPTを含む混合ワクチン)、日本脳炎などの不活化ワクチンは1週間以内(特に0〜2日)がほとんどである
解説: 令和元年度予防接種後健康状況調査集計報告では、最も発熱が多く見られたのは肺炎球菌ワクチンの追加接種時の22.2%であるが、全てのワクチンで数%程度以上の発熱率が確認できる。ワクチン種別の違いよりも同一ワクチンでも接種回数間の発熱率の相違が大きく、どのようなワクチンでも接種後の発熱の可能性は考慮すべきと考えられた。
ワクチン接種後の発熱については、他の感染症などによる発熱と同様の基準でジアゼパムなどの予防策を行なってもよいと考えられる。
【CQ8-3】熱性けいれんの既往がある小児に予防接種を行う場合、最終発作からの経過観察期間をどのくらいあければよいか?
-
要約:
- 1. 当日の体調に留意すれば全ての予防接種を最終発作からの期間にかかわらず速やかに接種してよい
- 他疾患との鑑別のために最終発作からの経過観察期間が必要な場合がある
解説: 遷延性熱性けいれん(発作時間が15分以上)が既往にある小児については、事前にワクチン接種後の発熱や発作に対する対応策などを小児科あるいは小児神経の専門医と相談も考慮しつつ、保護者と十分に話し合う必要がある。遷延性熱性けいれんの鑑別診断としてDravet症候群が重要である。
ちなみにDravet症候群の約1/3は予防接種後の発熱を契機として発症し、2/3は遷延性発作に発展するとされ、近年はワクチン接種後の有熱発作例のなかにSCNIA遺伝子変異例も確認されており、ワクチン接種後の熱性けいれん症例への積極的な遺伝子解析がその後の安全なワクチンスケジュールの設定や不要なワクチン接種忌避を防げる可能性があると考察されている。










