【はじめに】
ガイドラインは公益財団法人日本医療機能評価機構が作成した「Minds診療ガイドライン作成マニュアル2017」に準じてエビデンス総体と推奨グレードを設定しています。ちなみにMindsとはmedical information network distribution serviceの略です。
それによるとガイドラインとは「診療上の重要度の高い医療行為について,エビデンスの SR(Systematic Review)とその総体評価,益と害のバランスなどを考量して,患者と医療者の意思決定を支援するために最適と考えられる推奨を提示する文書」となっています。
下記のCQとはClinical questionのことです。
ガイドラインのCQの外来診療に役立つ部分をまとめました。
【CQ1】便秘とはどのような状態か
推奨: 便が滞った、または便が出にくい状態である。
解説: 「便が滞った状態」とは、何らかの原因によって排便回数や便量が減少した状態である、「便が出にくい状態」とは、排便するのに努力や苦痛を伴う状態、小児では排便時の肛門の痛みで泣いたり、いきんでも排便できない状態である。
【CQ2】便秘症とはどのような場合か
推奨: 「便秘」による(身体)症状が表れ、診療や治療を必要とする場合である。
解説: 「便秘による症状」とは、便秘によって生じた腹痛や腹部膨満、腹部不快感、不安 、または排便する際の痛みや出血である。
【CQ3】便秘(症)はそのように分類されるか
推奨: 症状の期間から慢性便秘(症)と一過性便秘(症)に、原因から機能性便秘(症)と器質性便秘(症)に分類される。
解説: 一過性便秘と急性便秘は同義語である。器質性便秘は症候性便秘と同義語である。機能性便秘とは、器質性便秘をのぞいた便秘で、特発性便秘とも呼ばれる。
【CQ4】機能性便秘症の診断基準とはどのようなものか
推奨: 国際的に使用されている診断基準を示す。下記参照
https://tsudashonika.com/disease-cat/constipation/
【CQ5】小児の慢性機能性便秘症の頻度はどれくらいか
推奨: 海外における頻度は0.7〜29.6%とされ、報告により差がある。日本における報告は少なく頻度は不明である。
解説: 上記の通り。
【CQ6】小児で便秘を発症しやすい時期はいつか
推奨: 乳児期における食事の移行期、幼児期におけるトイレットトレーニング期、学童における通学の開始である。
解説: 発症のピークは2〜4歳のトイレットトレーニングの時期とされる。排便時の痛みや不適切なトイレットトレーニングなどによる不快な排泄を繰り返すことで、意識的にあるいは無意識に排便を避けるようになる可能性がある。
【CQ7】慢性機能性便秘症に家族内集積はあるのか
推奨: 便秘症の小児の家族では、便秘症状を認めることが多い。
解説: 便秘の子どもの親または同胞の30〜62%が便秘の症状を有し、成人の便秘症患者では、家族内集積の傾向がある。便秘の家族歴のある症例は家族歴のない症例に比較して発症年齢が早く、便秘の病悩期間が長く、痔核や裂肛などの合併症が多い。
推奨: 遺伝的要因が便秘症の家族内発症に関与する可能性がある。
解説: 一卵性双生児では便秘症の一致率が二卵性双生児の4倍高い、大腸通過時間が長い小児においては、特定の遺伝子のsingle nucleotide polymorphism (SNPs)を認めることがある。以上から、食生活(食物繊維摂取量など)や環境因子のみではなく、遺伝的背景が家族内集積の一員となる可能性が考えられる。
【CQ8】慢性機能性便秘症の長期予後はどのようなものか
推奨: 成人期への移行例が少なくない
一旦、治療が成功しても、高率に再発する
早期診断、早期治療により予後を改善できる。
解説: 4歳以下で便秘と診断された患児の40%以上が、disimpaction (便塊除去)や緩下剤、食物繊維摂取による治療にもかかわらず、学童期になっても便秘による症状が残る。特に、最初の受診年齢が2歳より年長であると有意に予後が悪い。5歳以上の小児期に来院した便秘患児の25%程度が成人便秘に移行する。予後不良因子としては、発症年齢が高いこと、発症から初診までの期間が長いこと、初診時の排便回数が少ないことが挙げられる。一旦、治療で寛解しても成人期でも累積再発率は7年で40%であり、再燃は女性に多い。早期に適切な評価が行われ治療介入することで、予後を改善する可能性がある。
【CQ9】慢性機能性便秘症の合併症はどのようなものか
推奨: 重度の便秘症例では、尿路感染症、遺尿・夜尿、排尿障害をきたすことがある。
解説: 合併症として尿路系疾患の頻度が高く、およそ40%(女児では66%、男児では25%)に再発性尿路感染症をきたし、同様に遺尿も認められる。また、水腎症、膀胱尿管逆流、膀胱尿路奇形を約20%に認め、機能的膀胱異常の原因となる。便秘の治療により、これらの改善が期待される。一方、尿路系に問題を抱える小児では、便秘に気づかずに経過感されている例が多い。便秘に対する治療により改善が見られた例では、有意に成長が改善する。その他、治療抵抗性の便秘患児では、肥満や心理的・行動異常、牛乳アレルギーをかかえるものが少なからず存在する。
【CQ10】健康時の排便回数はどれくらいか、排便回数に影響を与える因子にはどのようなものがあるか
推奨: 健康時の排便回数を示す。
排便回数は、年齢、授乳法、食事、社会習慣、利便性、家族の文化的信条、家族内の関係、日常の活動時間などの影響を受ける。
解説:
| 年齢 | 排便回数(週) | 排便回数(日) | |
|---|---|---|---|
| 0〜3ヶ月 | 母乳栄養児 | 5〜40 | 2.9 |
| 人工栄養児 | 5〜28 | 2.0 | |
| 6〜12ヶ月 | 5〜28 | 1.8 | |
| 1〜3歳 | 4〜21 | 1.4 | |
| 3歳以上 | 3〜14 | 1.0 | |
年齢に伴う排便回数の減少は、腸管通過時間や大腸運動の変化に関連する。腸管通過時間の平均は1〜3ヶ月で8.5時間、4〜24ヶ月で16時間、3〜13歳で26時間、思春期以降では30〜48時間となる。
【CQ11】正常な排便メカニズムとはどのようなものか
推奨: 随意的な腹圧の亢進の元に、恥骨直腸筋と内外肛門括約筋の弛緩と協調した適度な便排出力を有することである。
解説: 経口摂取された食物は主に小腸で消化吸収されるが、食物残渣の一部は腸内細菌により分解される。結腸の主な機能の一つは腸内容物からの水分の吸収である。結腸に送り込まれた食欲残渣は、ゆっくり肛門側に送り出される。この間、ほとんどの水分は吸収されて、食物残渣は有形の糞便となる。糞便が直腸に到達し、直腸壁が伸展されると刺激が仙骨神経を経て大脳皮質に伝わり便意を生ずる。
排泄時には、大蠕動が結腸から直腸へ伝播し糞便を肛門へと運搬する。この間、内肛門筋は弛緩している。これに協調して“いきむ”ことで便を排泄する。“いきみ”とは随意的に横隔膜と腹筋を収縮させ腹圧を高めると同時に骨盤底筋群(外肛門括約筋、恥骨直腸筋、肛門挙筋)を弛緩させることである。
食物摂取後に胃が進展して、結腸の運動が亢進する胃結腸反射や起立、めまい、嘔吐など前庭部刺激によって結腸が運動亢進する姿勢結腸反射なども排泄につながる。
【CQ12】慢性便秘の病態はどのようなものか
推奨: 骨盤底筋の奇異反射または不十分な弛緩(排便協調障害)を認める。
これらが組み合わされることがある
排泄機能が自立すべき5歳以降になっても便失禁する「遺糞症」も存在する(便性は必ずしも硬くない)。
解説: 便が、結腸や直腸に長時間停滞・貯留すると水分が吸収され便は硬くなったり太くなったりする。
乳幼児くらいまでは腹圧を上昇させながら骨盤底筋を弛緩させる排便時の協調運動が完成されていないために便秘を呈することがある。
便秘になる原因として、離乳食開始時期などの食事内容の変化、牛乳アレルギー、排便時の嫌な経験、適切な時期と内容でないトイレットトレーニング、入園や小学校入学、引っ越しなどの生活習慣の変化時、などがある。
さらに便秘が長期にわたり直腸内に巨大な便塊を形成されると液体状の腸内容物が常時漏れるようになり、下着汚染や便失禁をきたすようになる。時として下痢として治療されることがある。
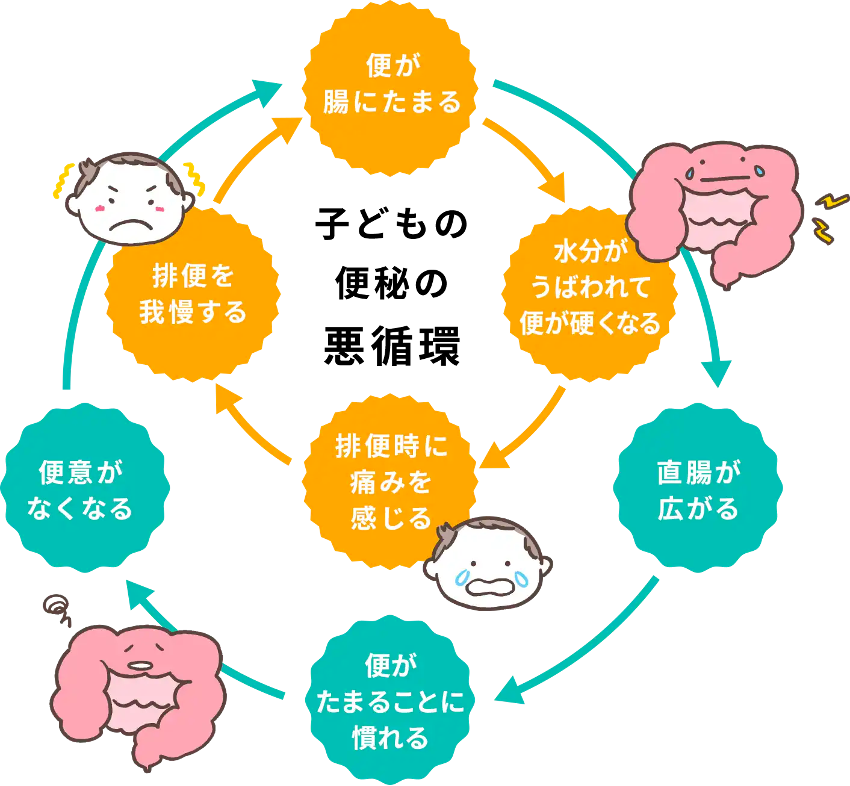
【CQ13】便秘の悪循環とはなにか
推奨: 日常的に便が腸管内から十分に排泄されないため便が直腸に貯留しがちとなり、直腸壁を常に伸展することにより直腸の反応性が低下し、結腸直腸運動が抑制され便意が鈍化する。更に、排便時の痛みや出血など嫌な経験が排便回避につながり、便秘が増悪すること。
解説:
【CQ14】脳腸相関は便秘とどのように関連するか
推奨: 便秘の原因となる排便回数は乳幼児では習慣化しやすい。
解説: 乳幼児期には、離乳に伴い便が固形化してくる。硬い便や太い便を排泄したときの痛みや不適切なトイレットトレーニングなどは、排便を我慢した結果の嫌な体験として記憶される。
小児における排便を我慢する原因
- 痛みのある排泄
- 肛門裂傷
- 肛門周囲の炎症
- 性的虐待
- 痔
- 意識的
- 新しい学校や旅行などの環境の変化
- 不適切なトイレットトレーニング
- 情緒障害
- 重症精神遅滞
- 抑うつ
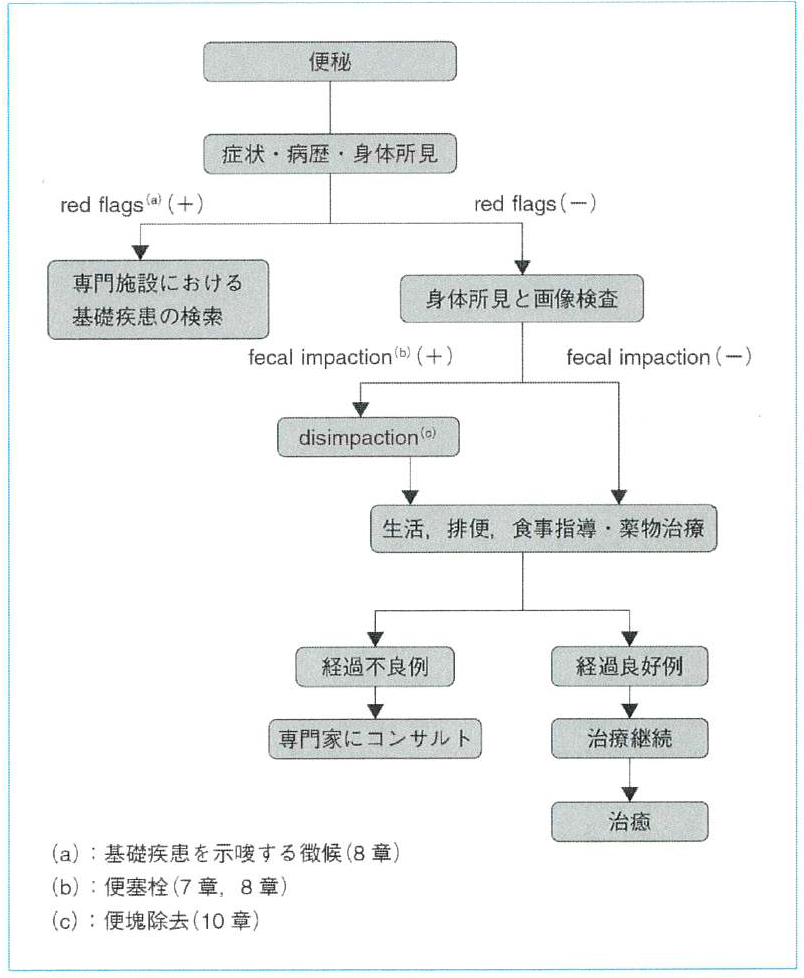
【CQ15】便秘症の診断はどのようになるか
推奨: 症状・病歴・身体所見、必要に応じて画像診断による
便秘症であるか否かの判断に加えて、基礎疾患の有無、fecal impaction(便塞栓)の有無、増悪因子の有無、難治化の可能性を判断することが、適切な治療方針を決定する上で必要である。
解説: RomeIIIにある項目を中心に問診し、便秘症であるかを確認する。
https://tsudashonika.com/disease-cat/constipation/
Rome IIIに合致しなくても、便回数が少ない、排便に伴う苦痛を伴うなどあれば治療の対象にすることは問題ない。
便秘をきたす基礎疾患を示唆するRed Flag(CQ17を参照)を認めた場合には専門医療機関の精査の対象となる。
次にfecal impactionの有無を判断する。ある場合には便塊除去(disimpaction)を行う。
便秘の増悪因子、慢性機能性便秘症で、最初から薬物治療を併用するするまたは治療経験の豊富な医師への紹介を考慮するべき疾患(yellow flag)についてはCQ20、CQ21に述べる。
便の硬さはBristol stool form scaleが簡便かつ客観的である。
身体所見では、全身の外観、腹部膨満、肛門所見をみる。肛門所見として、肛門の位置異常、直腸脱、見張りイボ、裂肛、便漏による肛門周囲の軟便付着と肛門部皮疹について観察する。
Bristol stool form scale

Fecal impactionを疑うべき症状・徴候
- 腹部触診で便塊を触知する
- 直腸指診で便塊を触知する
- 画像上、直腸に便塊を認める
- いきんでいるがでないとの訴えがある
- Overflow incontinence(漏便)がある
- 少量の硬い便がでている
- 最後の排便から5日以上たっている
【CQ16】便秘をきたす基礎疾患や病態にはどのようなものがあるか
推奨: 外科的疾患にはヒルシュスプルング病や直腸肛門奇形などがあり、内科的・病態には代謝性内分泌疾患、神経筋疾患などが挙げられる。
解説:
慢性便秘症をきたす主な外科的・内科的基礎疾患と病態
| A.外科的疾患 |
|---|
|
B.内科的疾患 |
|
【CQ17】便秘症をきたす基礎疾患を示唆する徴候(red flags)にはどのようなものがあるのか
推奨: 下記表参照。Red flagsを認める場合は、基礎疾患除外のため精査の適応である。
解説:
便秘症をきたす基礎疾患を示唆する徴候(red flags)
- 胎便排泄遅滞(生後24時間以降)の既往
- 成長障害・体重減少
- 繰り返す嘔吐
- 血便
- 下痢(paradoxical diarrhea)
- 腹部膨満
- 腹部腫瘤
- 肛門の形態・位置異常
- 直腸肛門指診の異常
- 脊髄疾患を示唆する神経所見と仙骨部皮膚所見
【CQ18】便秘症の診断のため行われる画像診断とその適応はなにか
推奨: 腹部単純X線写真はイレウスや便秘症をきたす基礎疾患を除外する必要がある時、難治傾向のための腹部全体の便貯留を評価する必要がある時、直腸指診が不可能な症例でfecal impactionが疑われる場合に行う。
腹部超音波検査でもfecal impactionの診断が可能である。
解説: 上記の通り。
【CQ19】手術適応のある外科的疾患を除外するために行われる検査はなにか
推奨: 注腸造影検査は特殊な装置を必要としないため、first line検査である。
ヒルシュスプルング病の診断には、直腸肛門内圧検査、直腸粘膜または直腸全層の病理診断を適宜選択して行う
腰仙骨部の以上にはMRIは有用な検査である。
解説:上記の通り。
【CQ20】慢性機能性便秘症の原因・増悪因子にはどのようなものがあるか
推奨: 表にあげる要因が考えられ、これらを伴う場合にはしばしば難治化の傾向をきたす。
慢性機能性便秘症の増悪因子
| 育児・生活状況の問題 |
|---|
| 不適切なトイレットトレーニング・トイレ嫌い、学校トイレ忌避、親の過干渉、性的虐待、家庭環境の変化、いじめ、など | 便量の減少と乾燥 |
| 低食物繊維食、慢性的な脱水、低栄養、栄養失調 |
最初から薬物治療を併用する、または治療経験の豊富な医師への紹介を考慮すべき徴候
(yellow flags)
- A.排便自立後であるのに便失禁や漏便をともなう
- B.便意がある時に足を交差するなど我慢姿勢をとる
- C.排便時に肛門を痛がる
- D.軟便でも排便回数が少ない(排便回数が週に2回以下)
- E.排便時に出血する
- F.直腸脱などの肛門部所見を併発している
- G.画像検査で結腸・直腸の拡張を認める
- H.病悩期間または経過が長い
- I.他院での通常の便秘治療で速やかに改善しなかった
過敏性腸症候群、遺糞症、乳児排便困難は、Rome III基準のみでは慢性機能性便秘症と明確に区別することがしばしば困難であるが、これらの基準を満たす例では、それぞれの病態に対するケアを試みるべきである。
【CQ21】慢性機能性便秘症で、最初から薬物治療を併用するまたは治療経験豊富な医師への紹介を考慮すべき徴候(yellow flags)はなにか
推奨: 上記表に示す徴候を認める場合には、治療に難渋することが予想され、積極的な治療の対象と考える。
【CQ22】慢性機能性便秘症の治療目標はなにか
推奨: 「便秘でない状態」に到達あるいは復帰し、それを維持することである。
解説; 「便秘でない状態」とは、苦痛を伴わない排便が週3回以上認められ、遺糞などの便秘症に伴う症状が認められず、患児・養育者のQOLが損なわれない状態である。
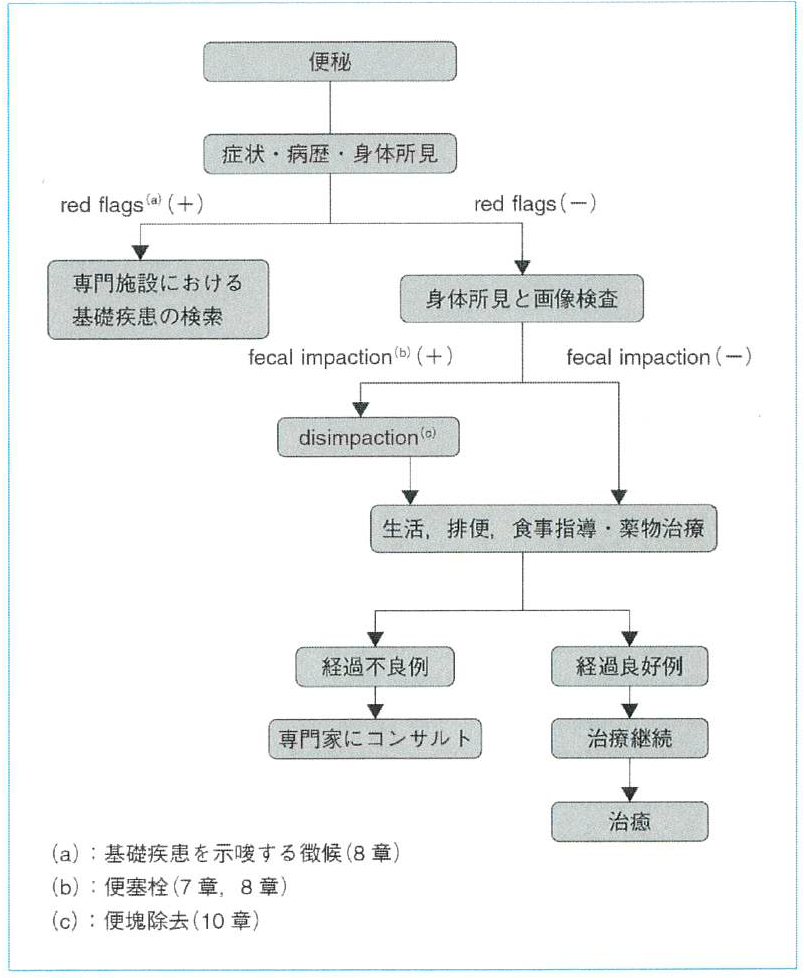
【CQ23】どのような手順で慢性機能性便秘症を治療すべきか
推奨: Fecal impaction(便塞栓)の有無により、impaction のある児ではdisimpaction(便塊除去)を行ったのち維持治療を開始し、impactionのない児では維持療法から開始する。
解説:
【CQ24】治療の効果をどう判定するべきか
推奨: 患児・養育者が便秘症の病態、望ましい食事・生活・排便状況を理解し、適切な薬物治療を加えても「便秘でない状態」に到達しない場合、または維持できない場合は、治療は無効(効果不十分)と判定する。
排便日誌は、治療効果の判定に有効である
解説:「便秘でない状態」はCQ23を参照。
【CQ25】どのように患児を専門家に紹介すべきか
推奨: 通常治療が無効または効果不十分な児、難治化の傾向(yellow flags参照)のみられる児は、早期に、便秘の治療経験が豊富な小児科医または小児外科医に紹介することが望ましい。
解説: 適切な医療が行われても、1〜2ヶ月以内に「便秘症でない状態」に至らない場合には、器質的疾患の有無あるいは治療法を再検討する。
【CQ26】慢性機能性便秘症治療における注意点はなにか
推奨: 治療中、指示が正しく実行されているかどうかを繰り返し確認することが必要である。
便秘でない状態が達成されても長期に経過を観察することが望ましい。
解説: 「治癒した」と思われても、長期に経過を観察することが重要である。
【CQ27】どのような時にdisimpaction(便塊除去)は必要か
推奨: 治療開始時に、fecal impaction(便塞栓)が存在する場合、維持治療の効果が得られにくいため、まずdisimpaction(便塊除去)を行うことが重要である。
解説: 初診時にはすべての症例において、医療面接と診察を行い、red flagsがないことを確認したうえでfecal impactionの有無を診断する。
【CQ28】どのようにfecal impactionの存在を判断し、どのような画像診断が有効か
推奨: Fecal impactionを診断するには、詳細な病歴聴取と身体診察を行う。
Fecal impactionを疑うべき症状・徴候
- 腹部触診で便塊を触知する
- 直腸指診で便塊を触知する
- 画像上、直腸に便塊を認める
- いきんでいるがでないとの訴えがある
- Overflow incontinence(漏便)がある
- 少量の硬い便がでている
- 最後の排便から5日以上たっている
直腸拡張を伴う場合は腹部超音波検査で判定可能である
適応は限られるが、腹部単純撮影も参考になる
【CQ29】disimpactionの方法にはどのようなものがあるのか
推奨: 経口薬(各種下剤)投与、経直腸治療(坐薬や浣腸)、あるいは両者の組み合わせで行われる。
治療方法の決定にあたっては、fecal impactionの程度も考慮した上で、家族を意思決定に参加させるのが最良の方策である。
disimpactionに使用される薬剤(一般名)
| 経直腸治療薬 | 浣腸 | グリセリン浣腸液 |
|---|---|---|
| 坐薬 | ビサコジル(テレミンソフト) 炭酸水素ナトリウム+無水リン酸二水素ナトリウム |
|
| 経口治療薬 | 浸透圧性下剤 | 酸化マグネシウム 水酸化マグネシウム(ミルマグ) ラクツロース(モニラック) |
| 刺激性下剤 | ピコスルファートナトリウム(ラキソベロン) センノシド(プルゼニド) |
【CQ30】慢性機能性便秘症の治療として、生活・排便習慣の改善にはどのようなものがあるか
推奨: 食事摂取量や水分摂取量の不足、不規則な日常生活や食生活があればそれを是正する。
便意を感じた時は排便を我慢せずにトイレに行くように指導する
食後ゆとりのある時間帯にトイレに座る習慣をつける。
解説: 食事療法に関してはCQ34〜37を参照
【CQ31】幼児期のトイレットトレーニングは便秘と関連するか
推奨: トイレットトレーニングは便秘を悪化させたり、便秘の誘因になることがある。
解説: トイレットトレーニングでトイレ拒否をおこすことがある。その誘因としては、環境因子やトレーニング法の違いよりも、便秘の状態と患児の性格(気質)が有意に大きい。トレーニングの際、失敗した時に叱責すると排便を我慢するようになり便秘症を発症することがある。まお、便秘患児は、排尿自立は送れないが排便自立だけが有意に遅れる傾向がある。
【CQ32】 幼児期にはどのようにトイレットトレーニングを行うべきか
推奨: 適切な便秘治療により規則的な排便習慣が確立してから開始する。
子どもの発達段階をみて養育者の精神的時間的ゆとりのある時期を選んで行い、失敗しても決して叱らないように養育者に指導する
ほうびとしてシール、ぬり絵など児が好むものを数種類用意しておき、そのつど段階に応じたほうびを与えることは、児のトレーニング意欲を高めるのに役に立つ。
解説: 幼児期のトイレトレーニングは本人の発達段階(一人で歩け、一人で下着の上げ下げができる、コミュニケーションがある程度とれる、など)を考慮しつつ、養育者の準備(児との信頼関係が確率され、叱らずに忍耐強く見守ることのできる余裕のある時間)ができたら開始する。便秘症児はまず便秘症の治療をうけ(服薬中でもかまわない)、規則的な排便習慣が十分ついてから始める。
便秘患児は硬い便を排泄する前に、便意を感じてまずは排便しないようにこらえて足を交差させたり走り回ったりすることが多い。排便の際には、部屋の隅で座り込んだり、親や机にしがみついて立ったまま排便するなど独自の排便スタイルで行うことが多く、トイレでは排便しないことがある。したがって、トイレ拒否の強い児は、はじめは着衣のまま便座やオマルにすわらせてもよい。
排便ができなくても5〜10分座っていることができればほうびを与えてもよい。
【CQ33】その他の生活習慣上の治療はどの程度有効か
推奨: 排便回数や服薬状況を排便日誌に記録させると、治療管理がうまくいくことが多い。
Biofeedback therapyは、小児でも有効という報告はあるが、その有用性には結論が得られていない
乳児のおなかマッサージ、肛門刺激の有効性については、結論が得られていない。
解説: バイオフィードバック療法(biofeedback therapy)は、排便児の腹圧のかけ方のコツを習得させるのに有効とされ、年長児では排便習慣を得やすいという報告はあるが、内圧カテーテル装置とコンピューター設備が必要であり一般的でない。
【CQ34】慢性機能性便秘症の児に水分摂取を勧めるか
推奨: 臨床的に脱水を認めなければ、水分摂取増加の有効性は明らかでない。
解説: 適切な水分量を保つには、慢性便秘症や便失禁のある児、特に食物繊維サプリメントを使用している児においては、少なくとも1日960〜1920mlの水もしくは牛乳以外の液体の摂取が勧められる。
北米小児栄養消化器肝臓学会(North America Society for Pediatric Gastroenterology, Hepatology, and Nutrition: NASPGHAN)のガイドラインでは、、プルーン、ナシ、リンゴなどのジュースに含まれる果糖やソルビトールが排泄を促進すると述べているが、良質なエビデンスに乏しい。
【CQ35】プロバイティクスは慢性機能性便秘症の治療に有効か
推奨: 症例によって有効である。
解説: プロバイオティクスの便秘に対する有効性については結論が出されていないが、症例によって有効である可能性があると考えられる。
【CQ36】食物繊維は慢性機能性便秘症に効果があるか
推奨: 有効性の報告もあり、食物繊維を増やすことを試みることが推奨される。
解説: 食物繊維は人の消化酵素で分解されない食物中の難消化成分の総体と定義され、水溶性と不溶性がある。不溶性食物繊維は水分を吸収して膨張し便量を増やす効果がある。便量と消化管通過時間は逆相関があり、便量が多ければ消化管内容物が速やかに排出されることになり、便通改善が期待できる。水溶性食物繊維はプレバイオティクス効果があり、消化管で消化吸収されず結腸に到達し、乳酸菌やビフィズス菌などの腸内細菌の増殖を促進する効果がある。日本人の食事摂取基準2010年版では18歳以上の成人の食事繊維摂取目標量を男性19g/日以上、女性17g/日以上としている。目安として成人で10g/1000kcalとされている。
【CQ37】慢性機能性便秘症に牛乳アレルギーが関与するか
推奨: 牛乳アレルギーの関与する症例があり、通常の治療に反応しない場合、期間限定で牛乳制限してみることが推奨される。
解説: 上記の通り。
【CQ38】維持治療には、どのような薬剤が用いられるか
推奨: 維持治療に用いられる薬剤として、浸透圧性下剤、消化管運動賦活薬、漢方製剤などがある。
解説:
我が国で使用される頻度の高い便秘薬
| 乳児期 | 浸透圧性下剤 | ラクツロース、酸化マグネシウム、マルツエキス |
|---|---|---|
| 刺激性下剤 | ビコスルファートナトリウム、グリセリン、ビサコジル | |
| 幼児期 | 浸透圧性下 | ラクツロース、酸化マグネシウム、水酸化マグネシウム、マクロゴール4000配合 |
| 刺激性下剤 | ビコスルファートナトリウム、グリセリン、ビサコジル | |
| その他 | 大建中湯、モサプリドクエン酸塩 | |
| 学童期以降 | 浸透圧性下 | ラクツロース、酸化マグネシウム、水酸化マグネシウム、マクロゴール4000配合 |
| 刺激性下剤 | ビコスルファートナトリウム、グリセリン、ビサコジル、センノシド | |
| その他 | 大建中湯、モサプリドクエン酸塩、ポリカルボフィルカルシウム |
用量
| a)浸透圧性下剤 |
|---|
| b)刺激性下剤 (排便習慣がついたら漸減していく) |
|
c)その他 |
|
【CQ39】薬物による維持治療はそのように行われるか
推奨: 維持療法のフローチャートを示す。
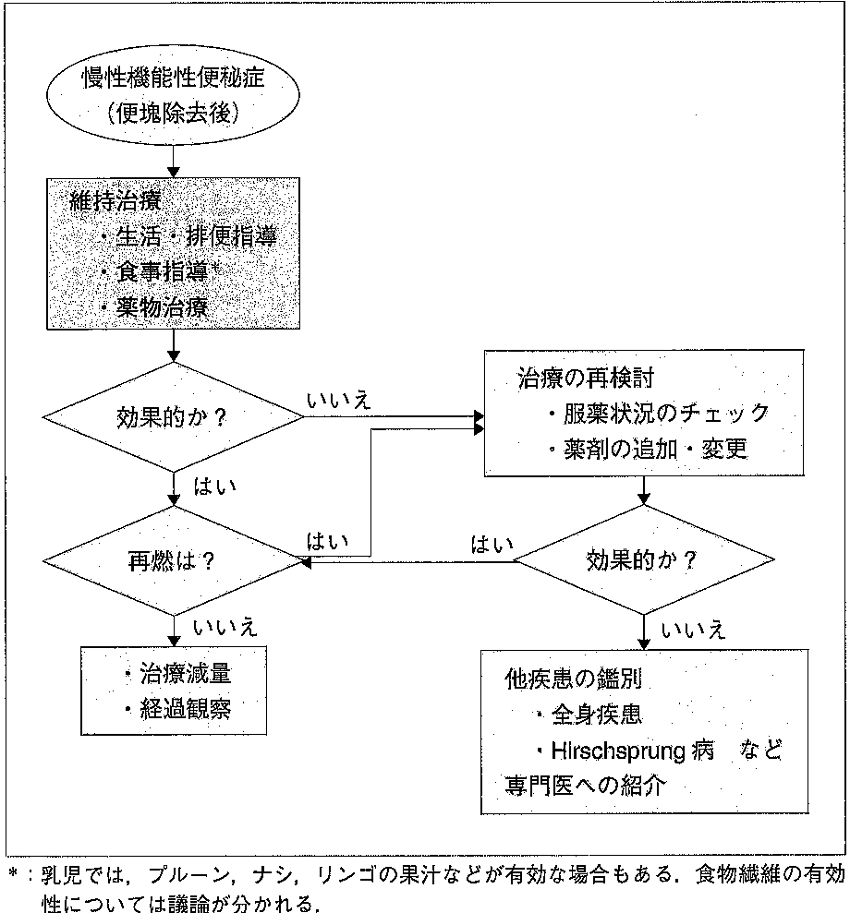
推奨: 原則として、浸透圧性下剤から治療を始める。
解説: いずれの浸透圧性下剤でも効果発現には数日かかること、また、十分な効果を上げるためには服用時に十分な水分を摂取することが必要であることをあらかじめ伝えておくとよい。
推奨: 浸透圧性下剤による治療が無効な例に対して、刺激性下剤、消化管運動賦活剤、漢方薬剤が有効なことがある。
解説: 刺激性下剤は、腸管の刺激と水分吸収抑制、腸粘膜内のプロスタグランジン産生抑制、Na+-K+ ATPase抑制などの作用を持つ。海外のガイドラインでは、刺激性下剤はあくまでもfecal impactionの再燃を避けるための救済的な治療で、短期間投与が原則である。
消化管運動賦活剤のモサプリド(ガスモチン)は選択的セロトニン5-HT4受容体アゴニストであり、消化管内在神経叢に存在する5-HT4受容体を刺激し、アセチルコリン遊離の増大を介して上部および下部消化管運動促進作用を示す。
過敏性腸症候群治療薬が便秘に有効なこともある。ポリカルボフィルカルシウム(ポリフル)は小腸や大腸などの中性条件下で高い吸水性を示し、膨潤・ゲル化することにより、消化管内水分保持および消化管内容物輸送調節作用を示す。
【CQ40】薬剤維持治療が必要な期間と、その中止をどのように判断するか
推奨: 治療薬の減量・中止が早すぎると再発しやすく、薬物維持治療には通常6〜24ヶ月を必要とする。
排便困難がなく規則的な排便が習得できても、数週間は服薬を継続し、その後数ヶ月をかけて治療薬の減量、中止を検討する
幼児では、排便自立ができるまでは治療を継続する。
解説: 薬物治療開始から6ヶ月以内に規則正しい排便習慣が得られる患児は約50%である。2年以内に薬物を完全に中止できる患児は約50%であり、約25%では思春期になっても薬物療法を必要とする。また、初期治療が成功しても5年以内に薬半数の患児で1回は再発するため、少なくとも1年間は経過観察が必要である。トイレットトレーニング中の幼児では、適切な便秘治療により規則的な排便習慣が確立するまで治療を継続する。
【CQ41】薬剤の副作用は何か、薬剤に耐性や習慣性はあるか
推奨: 主な副作用は下痢、腹痛である。
薬剤の耐性や習慣性に関する十分なエビデンスはない。
解説: 腎機能低下のある児で酸化マグネシウムを服用している時は高マグネシウム血症に十分な注意が必要である。また、年少者ではより血清マグネシウム値が上昇する傾向があるため、特に乳児に対して本薬剤を長期投与する際には注意が必要である。
その他、大黄、センナなどのアントラキノン系下剤の長期連用者による大腸メラノーシスがある。大腸炎膜固有層の褐色顆粒状の色素沈着の程度は投与量に依存し、その変化は腸管神経叢にまで及ぶ。便秘のさらなる悪化につながることもあり、大黄含量はできるだけ少なくするべきである。
長期間の下剤使用により、耐性や習慣性が現れる可能性が危惧されるが、それを示唆するエビデンスはない。
【CQ42】漢方薬剤はどんな患児に用いるか
推奨: 刺激性下剤による便意低下を回避したい患児、家族ないし本人が漢方治療を望む場合に用いる。
解説: 芍薬は平滑筋の緊張をやわらげる作用があり、けいれん性便秘に対して、桂枝加芍薬湯、小建中湯、桂枝加芍薬大黄湯が用いられる。
一方、弛緩性便秘には大建中湯や大黄製剤である潤腸湯、大黄甘草湯、調胃承気湯などを用いる。CQ41にもあるように大黄は可及的に少なめに投与した方が良い。
小児慢性機能性便秘症では、大建中湯と大黄製剤が使用されることが多い。大建中湯は人参、乾姜、山椒に膠飴を加えたものである。体が弱く風邪をひきやすかったり、痩せて体が冷えることによる腹痛や、小腸や大腸へのガス貯留による腹部膨満感のある患児に有効である。また、センナ、大黄で腹痛や下痢を認める患児に有効である。大建中湯に少量の酸化マグネシウムを併用すると効果が良い。大建中湯には、直腸知覚を改善させる働きがあり、便意が低下したものや直腸肛門奇形術後患児にも有効である。
大建中湯のみでは腹痛を認める便秘の患児に対しては、小建中湯を加えるとよい。
大黄甘草湯の大黄は小腸輸送には影響なく、用量依存性に結腸運動を亢進させ、便量および便中水分量の顕著な増加をきたす。甘草は大黄による強収縮運動の増加を有意に抑制し、便秘に伴う腹痛や大黄の刺激による排便時の腹痛を緩和する。小腸のガス貯留がなく、結腸に便塊の貯留を認める学童や大建中湯無効の弛緩性便秘に用いる。
酸化マグネシウム併用例では芒硝を含む調胃承気湯が有効である。
【CQ43】慢性機能性便秘症に外科治療が必要になるのは、どのような場合か
推奨: 次の3つの場合に分けることができる
- 内科的治療に対する反応が不良もしくは無効の場合
- 内科的治療ではQOLの改善が困難な場合
- 部分的腸管拡張など腸管形態異常が持続する場合
【CQ44】外科的治療にはどのような方法があるか
推奨: 内肛門括約筋切開・部分切除、順行性浣腸路、大腸部分切除、ストーマ作成である。CQ45の表参照
【CQ45】外科的治療によりどのような効果が期待されるか
推奨: 表の如くである。
各外科的治療法の有効性
| 外科的治療 | 有用性 | |
|---|---|---|
| ① | 経皮的電気刺激 | 最近の手法で、QOLが向上する |
| ② | ボツリヌス毒素内肛門括約筋注入 | 長期的に便秘改善が認められる。内肛門括約筋切除術と同様の有効性がある |
| ③ | 内肛門括約筋切開 部分切除 | 同上 組織学的診断も可能である |
| ④ | 順行性浣腸路作成『MACE』Malon antegrade colonic enema; Malon手技)、ACW(antegrade colonic enema) | Continenceの達成率は96%と改善効果は大きい、失禁例では80%以上に改善が得られている |
| ⑤ | 大腸部分切除:拡張大腸切除、S状結腸切除、S状結腸・直腸切除、大腸切除 | 一般に、90%の有効率とされているが、機能的には一定ではない。また、有効ではないとの報告もある。左半結腸切除などの切除範囲にもバリエーションが大きく、それぞれ効果がことなる。また、文節的腸管拡張が存在する場合は、切除することが治療となる。 |
| ⑥ | ストーマ作成 | 排便管理をストーマ管理のみに変更させる手段で,重度の便秘症例ではQOLの改善策となりうる。ストーマ閉鎖後の改善例も報告されている。 |
【CQ46】外科治療の必要な慢性機能性便秘症の特徴はなにか
推奨: 乳児期のような早期に発症する場合に多いとの報告はあるが、内科的治療に抵抗性であるという以外に特徴はない。
CQ43〜46は外科的治療のため解説は省く。










