子宮頸癌
2023年4月1日から9価のHPVワクチン(シルガード9: 6,11,16,18,31,33,45,52,58)が定期接種として実施することが可能となりました。これに伴い現行の2価(サーバリックス)、4価(ガーダシル)HPVワクチンから徐々に9価に移行することが考えられます。
はじめに
子宮頚癌は我が国では現在、女性特有のがんの中では乳がんに次いで多いがんです。年間約15,000人が発症し、3300〜3500人が死亡しています。1日約8人がなくなっている計算になります。子宮頚癌の発生年齢は20〜40歳代と他の癌に比べて若年であることも特徴的です。また、近年それ以上に子宮頚癌の若年化が進んでいます。
子宮頚癌のほとんどはヒトパピローマウイルス(HPV)の感染から始まると言われています。HPVは性交渉で簡単に映るので、性交渉が始まる前にワクチンを接種することが勧められています。性交渉の経験後まもなくして6割以上の女性がHPVに感染すると報告されています。その後性交渉を重ねる度にこの割合は高くなります。
感染後、90%は自然治癒しますが、約1割の女性が持続感染し、そのうち20%が前癌状態(異型性)に進展します。さらにその一部が癌化します。癌化するには数年から10年以上かかるとされています。
HPVは100種類以上の型があり、このうち性器観戦するのは約35種類、子宮頚がんを起こしやすいハイリスク群とローリスク群に分かれます。
16型は子宮頸癌の44%を占め、18型を加えると約60%を占めるようになります。
WHOは将来的に子宮頚がんを世界から排除することを揚げ、15歳までに90%の女子がHPV接種を受けること、90%の女性が子宮頚がんの検診を受けること、90%の子宮頸部病変を有する女性が適切な治療を受けることをelimination strategiesとしています。
対象年齢
定期接種の対象年齢は原則、小学校6年性〜高校1年生相当の女児になります。
添付文書による対象年齢は以下の通りです。
| ワクチン名 | 種類 | 年齢の下限 | 年齢の上限 |
|---|---|---|---|
| サーバリックス | 2価 | 10歳未満の小児に対する有効性および安全性は確立していない(使用経験がない) | 高齢者に対する有効性および安全性は確立していない |
| ガーダシル | 4価 | 9歳未満を対象とした臨床試験は実施していない | 45歳を超える成人を対象とした臨床試験は実施していない |
| シルガード9 | 9価 | 9歳未満の小児に対する有効性および安全性は確立していない(使用経験がない) | 高齢者に対する有効性および安全性は確立していない |
定期接種対象者以外へのHPVワクチン接種に関しては
| 接種年齢 | 費用 | |
|---|---|---|
| 高校2年生 相当以上の女性 |
なるべく早く26歳まで (初めての性交渉より前であればもっと高い予防効果を期待できる。27〜45歳の女性は状況に応じて個別に検討) |
自費 |
| 男性 | 小学校6年生〜高校1年生相当 (初めての性交渉より前であればもっと高い予防効果を期待できる。) |
自費 |
2価HPVワクチン(サーバリックス)の接種スクジュール
1回目の接種後1ヶ月以上経過し2回目を接種、1回目から6ヶ月以上かつ2回目から2.5ヶ月以上経過して3回目を接種します。
(最速は1回目接種後1カ月以上あけること、3回目は2回目から4カ月以上あけることが必要となります。)
4価HPVワクチン(ガーダシル)の接種スケジュール
1回目接種後2ヶ月以上経過し2回目接種、1回目から6ヶ月以上かつ2回目から3か月以上経過して3回目を接種します。
(最速は1回目接種後1カ月以上あけること、3回目は2回目から3カ月以上あけることが必要となります。)
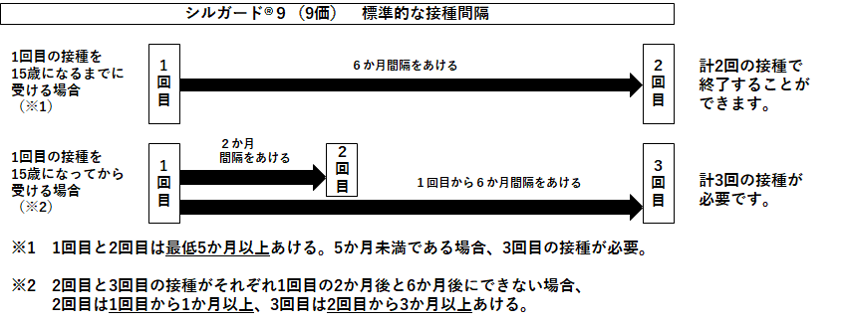
9価HPVワクチン(シルガード9)の標準的接種スケジュール
1回目の接種を15歳になるまでに受ける場合、計2回の接種で完了することが可能です。1回目から2回目までの接種間隔は標準で6ヶ月、最低で5ヶ月以上とし、5ヶ月未満で2回目を接種した場合は計3回の接種が必要です。
9価を3回で実施する場合は4価と同様のスケジュールになります。
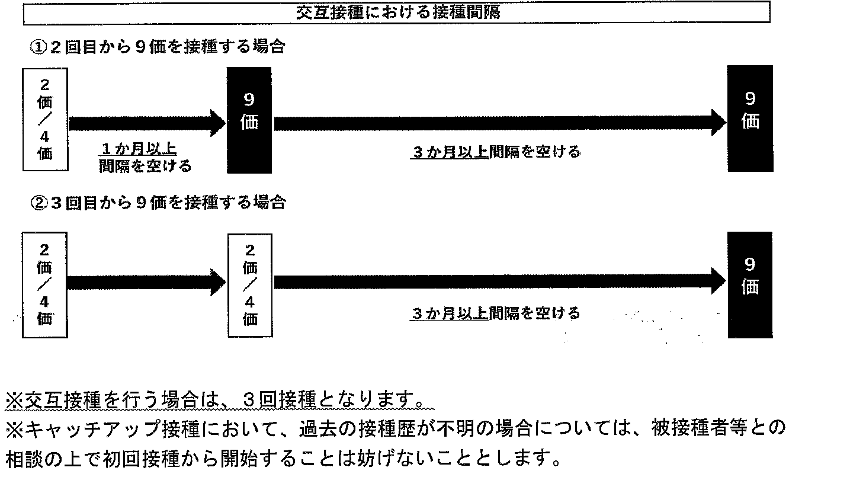
2価、4価ワクチンとの交互接種について
定期接種及びキャッチアップ接種の対象者がHPVワクチンを接種する場合は、同じ種類のHPVワクチンで接種を完了するのが原則です。
しかし、既に2価または4価で実施している方が残りの回数を9価で実施することも可能です(交互接種)。
キャッチアップ接種について
対象年齢:平成9年度〜平成17年度生まれ(誕生日が1997年4月2日から2006年4月1日)の女性
対象接種期間:2022年4月〜2025年3月
副反応
HPVワクチンの安全性はすでに確立されておりWHOのワクチン安全性諮問委員会(Global Advisory Committee on Vaccine Safety: GACVS)は繰り返し安全性について声明を発表しています。2015年には「弱い根拠に基づいた政策決定は、安全かつ効果的なワクチンの不使用につながり、真の被害者につながる」と日本を強く非難しています。
ヨーロッパ連合(EU)のヨーロッパ医薬品庁(European Medication Agency:EMA)は「現在までに得られているエビデンスは、HPVワクチンが複合性局所疼痛症候群(CRPS)や体位性頻脈症候群(POTS)の原因となることを示さない」としています。
2020年WHOは「接種ストレス関連反応(immunization stress-related responses: ISRR)という概念を提唱しました。あらゆる世代ですべてのワクチンによって生じうるものと定義されています。詳細は下記のサイトを参考にしてください。
https://www.jpeds.or.jp/uploads/files/VIS_A10_ISRR_202203.pdf
HPVワクチンの被害を訴える団体等の要請で行われた国内の調査でも、24の項目のすべての症状において発症の増加は見られませんでした。唯一、接種者に多く見られた持続症状は月経量の異常でした。
注射部位の疼痛、発赤、腫脹が認められますが、いずれも一過性です。その他には軽度の発熱、倦怠感がみられることがあります。
当院の「子宮頸癌」のサイトも参考にして下さい。
https://tsudashonika.com/hpv/
予防接種関連ストレス反応(immunization stress-related responses: ISRR)
2019年WHOが提唱したもので、ワクチン接種により受けたストレスに関連した一連の反応で、接種前後の不安や恐怖などをきっかけに痛みや身体症状を生じるものです。接種前や接種後数分以内に起こる急性反応と接種後数日経過してから(通常は7日以内)の遅発性反応に分けられます。
急性反応は血管迷走神経反射が、遅発性反応にはHPVワクチン接種後に多彩は症状として紹介されることの多い「力が入らない」『言語障害』「心因性の非てんかん発作」などが含まれます。
ISSRではストレスに対する個人の反応を、物学的要因、心理的要因、社会的要因の3つの要因に分け、これらが複合的に絡み合って影響を及ぼしあった結果としています。
生物学的要因には年齢、遺伝、BMIが低いなど、心理学的要因には針への恐怖や身体症状への過剰反応、社会的要因としては家族やメディアからのネガティブな情報や医療者の態度や言動が含まれます。
詳細は下記のサイトなどを参考にしてください。
https://www.jpeds.or.jp/uploads/files/VIS_A10_ISRR_202203.pdf
https://www.msdconnect.jp/products/gardasil-silgard9/column/isrr/










